
Herr Bannwarth, Herr Prof. von Eiff, spätestens seit der Coronapandemie ist die Versorgungssicherheit im Gesundheitswesen wieder auf die Agenda der Klinikmanager gerückt. Wie stellt sich die Lage in der Versorgung der Kliniken mit medizinischen Gütern mehr als 1 Jahr nach offiziellem Auslaufen der letzten Schutzmaßnahmen dar?

Bannwarth: Schon vor ein paar Jahren haben Professor von Eiff und ich auf dem Beschaffungskongress der Krankenhäuser und beim letzten „Thinktank: Einkauf und Logistik“ in Berlin darüber diskutiert, dass man kein Lager mehr bräuchte, denn die Materialien wären alle auf der Straße. Die Pandemie hat uns nun gelehrt, dass wir diesbezüglich 5 Schritte zurückgehen und wieder Sicherheitslager anlegen mussten, was betriebswirtschaftlich natürlich schwierig ist. Aber wir befinden uns in einer ganz anderen Dimension von Lieferschwierigkeiten als in der Pandemie. Denn in der Pandemie hatte man plötzlich einen erhöhten Bedarf an z. B. medizinischen Masken und deswegen sind diese ausgegangen. Momentan gibt es multiple Faktoren, dazu gehören der Ukrainekrieg, die MDR, der Rückzug von Cardinal Health aus dem deutschen Markt, Niederpreisigkeit der Produkte im deutschen Markt.
Als weiteres Beispiel kann ich die Angriffe der Huthi-Rebellen nennen, die dazu führen, dass die Schiffe einen Umweg um Südafrika machen und zwei Wochen länger brauchen. Die Kosten erhöhen sich dadurch enorm und durch den längeren Weg reicht die Kapazität der Schiffe nicht mehr aus. Von einer tatsächlichen post-pandemischen Entspannung im Markt sind wir also weit entfernt.
Aufgrund der Komplexität globaler Lieferketten ist es nur begrenzt möglich vorherzusagen, ob und wann ein Produkt „systemkritisch“ wird.
Von Eiff: Lieferabrisse sind kein pandemiespezifisches Phänomen und es treten regelmäßig Versorgungsengpässe bei Medizinprodukten und Medikamenten auf. Betroffen sind alle Produktkategorien vom High-End-Produkt wie Angiographie-Katheter bis hin zu Bagatelle-Produkten wie einfachen Entsorgungsbeuteln. Teilweise dramatisch stellt sich die Versorgungssituation bei Fiebersäften und Antibiotika für Kleinkinder dar. Aber auch Schmerzmittel wie Ibuprofen, Schilddrüsenmedikamente wie Jodthyrox oder Präparate gegen Gicht sowie Blutdrucksenker sind regelmäßig betroffen.
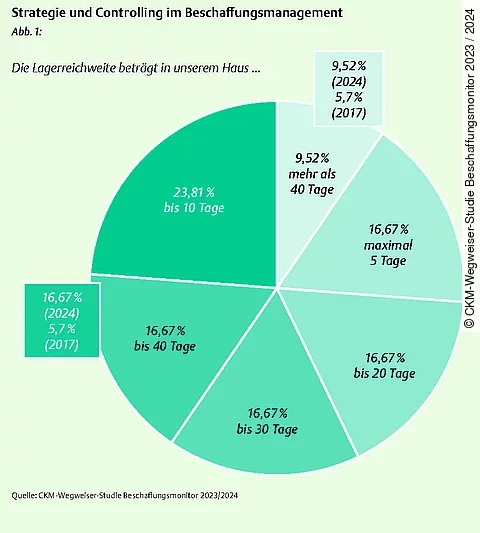
Welche Form der Lagerhaltung wird aktuell praktiziert? Erleben große Zentrallager eine Renaissance?

Von Eiff: Die aktuelle CKM-Wegweiser-Studie „Beschaffungsmonitor 2023/24“ zeigt, dass sich die Lagerreichweiten der Krankenhäuser in den letzten sieben Jahren, also im Vergleich zur „Monitoring-Studie 2017/18“ deutlich um etwa 40 Prozent erhöht haben. Der Einfluss der Erfahrungen mit Lieferabrissen während der Pandemie spielt bei dieser Einwicklung eine bestimmende Rolle (siehe Abb. 1). So hat der Wiener Gesundheitsverbund nach der Pandemie die Lagerreichweite bei Masken und anderen während der Pandemie von Knappheit betroffenen Produkten von 14 Tagen auf einen 3-Monats-Vorrat ausgedehnt. Großen Zentrallager als Reservequelle für Krisenfälle sind nicht neu, wir kennen sie aus anderen Ländern: Frankreich, Polen, Kroatien und Finnland unterhalten solche Zentrallager, in denen unter staatlicher Kontrolle Medikamente, Impfstoffe, Schutzkleidung etc. mit einem Versorgungsziel von zwölf Monaten bevorratet werden.
Derzeit entsteht ein neues Zentrallager am Wiener Hafen, von dem aus zukünftig alle medizinischen Einrichtungen im Großraum Wien versorgt werden. Dieses Modellprojekt verfolgt aber weniger das Ziel, plötzlich auftretende Versorgungskrisen abzufedern. Eher geht es um eine digital basierte Cross-Docking-Organisation der Versorgungslogistik, durch die Beschaffungskosten durch Bündelungseffekte reduziert, Fehlmengenkosten vermieden und die Krankenhäuser, insbesondere das Pflegepersonal, von Logistikaufgaben entlastet werden. Denn ein Lager, egal ob es beim Lieferanten, beim logistischen Dienstleister oder im Krankenhaus betrieben wird, ist Bestandteil einer Supply Chain (SC). Insofern ist die Art des Lagermanagements abhängig vom gewählten Supply-Chain-Management-Ansatz, der die Bestell- und Wiederauffüllprozesse zwischen Lieferant und Krankenhaus regelt. Das SC-Prozess-Design ist unternehmensübergreifend angelegt und greift auf drei Organisationskonzepte der Logistik zurück: Quick Response, Vendor Managed Inventory und Nutzung von Smart Contract-Funktionen für Bestellauslösung und Abrechnung.
Herr Bannwarth, wie haben Sie die Problematik in Ihrem Haus gelöst?
Bannwarth: Mit verschiedenen Ansätze, unter anderem auch durch die Erhöhung der Lagerbestände. Durch dieses Problem gibt es nun aber auch Chancen für neue Dienstleister wie in Wien, die das Portfolio abdecken können und Sicherheit bieten. Denn realistisch gesehen verschärfen wir Krankenhäuser das Problem: Jeder von uns erhöht seine Lagerbestände und so wird die Verfügbarkeit knapp. Wenn man einen Überstand anlegt, nimmt man aus dem System Kapazitäten heraus. In der Pandemie war die Situation ähnlich. Leichter haben es die großen Klinikketten in Deutschland: Sie können als Verbund die Logistik steuern, ein großes Zentrallager einrichten und so die Materialien an ihre Häuser verteilen. Aber in solchen kleineren Häusern, wie unser Haus, funktioniert so etwas nicht.
Sind diese Lösungen betriebswirtschaftlich tragbar?
Von Eiff: Man hat Lagerkosten, mit denen man sich Sicherheit erkauft. Das heißt aber auch, dass man damit Fehlmengenkosten vermeidet. Ich kann ein Beispiel nennen: Natriumchlorid ist ein klassisches C-Produkt. Ist es kurzfristig nicht verfügbar, bewirkt dies die Absage eines TUR-Eingriffs. Es tritt ein Erlösverlust in Höhe von 9 000 Euro ein, weil ein Produkt im Wert von 8 Euro fehlt, ganz zu schweigen von der Betroffenheit des Patienten.
Bannwarth: Die Kosten sind neben der Inflation durch die Lieferschwierigkeiten stark gestiegen. Wenn man beispielweise eine Abnahmevereinbarung zu einem guten Preis hat und das Unternehmen kann nicht liefern, muss man bei einem Alternativlieferanten kaufen, der nur einen Listenpreis anbietet. Das treibt den Gesamtkostenbetrag deutlich in die Höhe und ist auch ein Teil der Defizite, die zu den Krankenhausinsolvenzen führen.
Welche Lösungen haben die Kliniken gefunden, um systemkritische Produkte verfügbar zu halten?
Von Eiff: Ein Produkt ist „systemkritisch“, wenn durch sein Fehlen eine medizinische Leistung nicht erbringbar ist oder die Qualität der medizinischen Versorgung spürbar beeinträchtigt wird, sodass Risiken für Patient und Mitarbeiter entstehen. Die Pandemie hat gezeigt, dass völlig unerwartet und daher unplanbar auch Bagatelle-Produkte wie Schutzkittel und Sterilium systemkritisch werden können. Unabhängig von pandemischen Einflüssen kommt es immer wieder zu Lieferabrissen über alle möglichen Produktkategorien, die dann „systemkritische Qualität“ entfalten.
Aufgrund der Komplexität globaler Lieferketten ist es nur begrenzt möglich vorherzusagen, ob und wann ein Produkt „systemkritisch“ wird. Auch hängt dies ab von der Möglichkeit, auf gleichwertige Alternativprodukte ausweichen zu können. Insofern ist eine Bevorratungsstrategie für systemkritische Produkte nicht trivial und muss strukturiert organisiert werden. Im ersten Schritt erreicht man über eine Standardisierung des Produktportfolios eine Reduktion der Anfälligkeit von Lieferketten, wodurch das Ausfallrisiko begrenzt wird. Im zweiten Schritt können erfolgskritische Eingriffsarten festgelegt und für diese die systemkritischen Produkte identifiziert werden. Erfolgskritisch sind z. B. die 10 häufigsten sowie die 10 kostenintensivsten Interventionen, die 10 Eingriffe mit dem höchsten Deckungsbeitrag II und sogenannte Leuchtturmeingriffe. Strategische Partnerschaften bei High-End-Produkten, flankiert durch langfristige Lieferverträge bei B- und C-Produkten mit hoher Verlässlichkeit im Hinblick Abnahmemengen und Lieferfähigkeit bieten eine wirksame Option, die Versorgungssituation unabhängig von der Festlegung und gesonderten Bevorratung systemkritischer Produkte zukunftssicher zu machen. Auch das zeigte die Pandemie: Bei Lieferengpässen wurden Bestandskunden bevorzugt beliefert.
Wir benötigen neue Wege und Ansätze, um eine Stabilität im Markt zu erreichen.
In welchen Bereich wird in der Beschaffung noch auf „on demand“ gesetzt?
Bannwarth: Wir setzen auf „on demand“ zusammen mit einem Konsillager in der Endoprothetik. Wenn etwas verbraucht wird, gibt es eine Verbrauchsmeldung an die Beschaffung, wir schicken noch am gleichen Abend die Bestellung an den Lieferanten und erhalten am nächsten Morgen die Lieferung. Aber für das Spektrum von sonstigem Verbrauchsmaterial, wie z. B. Katheter, ist die Liefersituation zu schwierig für dieses Vorgehen. Wir benötigen neue Wege und Ansätze, um eine Stabilität im Markt zu erreichen.
Von Eiff: Eine On-demand-Logistik ohne Zentrallagerhaltung im Krankenhaus ist grundsätzlich nur möglich, wenn die Wartezeit zwischen Bedarfsanforderung und Produktverfügbarkeit am Einsatzort nicht zu einer Beeinträchtigung der medizinischen Qualität, einer Verschlechterung des Patientenbefindens oder erhöhten Kosten führt. Dies ist z. B. der Fall im Bereich des Longtail Procurement sowie bei Spezialprodukten wie Geburtszangen oder Versuchstieren.
Daher kommt eine On-demand-Logistik bei handhabungskritischen OP-Produkten und Implantaten in der Regel nicht ohne dezentrale Handläger zur Überbrückung von Wartezeiten im Replenishment-Prozess aus. Sinnvoll ist sie bei High-Tech-Produkten, die sehr teuer sind und die damit verbundenen Eingriffe weitgehend elektiven Charakter haben. Für den Fall allerdings, dass solche Produkte innerhalb von 12 oder 24 Stunden lieferbar sein müssen, dies kommt häufig bei herzchirurgischen und gefäßchirurgischen Eingriffen vor, sollte eine Systempartnerschaft aufgebaut werden, mit gesicherter Vorlaufzeit in Kombination mit einem „antizipativen Backorder-Management“.
Eine funktionierende On-demand-Logistik setzt drei Dinge voraus: Erstens eine durchgängige Digitalisierung des Order-Replenishment-Prozesses, zweitens eine korrespondierende Organisation auf Herstellerseite. Drittens sind neue, innovative Geschäftsmodelle erforderlich, wie z. B. Value Creation Contracts. Diese auf Risk Sharing Agreements angelegten Vertragskonstruktionen verbinden die Produktfunktionalität mit Service-Leistungen, die Patientenrisiken vermeiden und die Arbeitsbedingungen für die Pflege erleichtern. Durch solche Vereinbarungen kann die Umlaufzeit einer bedarfsorientierten Logistiksteuerung so minimiert werden, dass eine On-demand-Situation ohne Gefahr für die Versorgungssicherheit entsteht.
Das Interview führte Dr. Ariane Pott.



Derzeit sind noch keine Kommentare vorhanden. Schreiben Sie den ersten Kommentar!
Jetzt einloggen